Werfen Sie Ihre Waage weg und greifen Sie zum Metermass und vergessen Sie die Fettverteilung und die Muskeln nicht

Über Adipositas wird schon lange geforscht und geschrieben. Zum schwergewichtigen öffentlichen Thema wurde sie jedoch erst, als spezifische Medikamente dagegen auf den Markt kamen. Der Einfluss der Pharmaindustrie ist nicht nur für die öffentliche Meinung von Bedeutung, auch medizinische Opinion-Leaders sind ihm in beträchtlichem Masse ausgesetzt. Beispiel: Die Waist-Hip-Ratio wird neuerdings „abgelöst“ durch die blosse Waist-Messung (nur Bauchumfang) allein, obschon aus wissenschaftlicher Sicht der Quotient (oder derBRI) mehr Sinn macht.
Also weiterhin auch Hüftumfang messen!
Der Hüftumfang widerspiegelt die Muskelmasse, die Beschränkung auf den Bauchumfang als Mass für das Bauchfett wird von der Pharmaindustrie als Zielparameter der Pharmakotherapie portiert. Der Muskel und die Bewegung sowie die metabolische Fitness haben keine gleich starke „Lobby“.
Entscheidend ist, wo sich das Fett befindet
Gute Nachricht für all die Menschen, die mit ihren massigen Beinen hadern: Laut einer neuen Studie haben sie ein geringeres Risiko für Bluthochdruck und Herzkrankheiten. Diese überraschenden Ergebnisse wurden an der Jahrestagung der Amerikanischen Herzgesellschaft (AHA) präsentiert (SOURCES: Aayush Visaria, MPH, Rutgers New Jersey Medical School, Newark, N.J.; Sept. 10, 2020, presentation, American Heart Association virtual hypertension meeting).
Im Vergleich zu Personen mit dünnen Beinen hatten Teilnehmende mit mehr Fett, insbesondere an den Oberschenkeln, eine um 60 Prozent geringere Wahrscheinlichkeit für Bluthochdruck und Herzprobleme: Der erste Blutdruckwert, der sogenannt systolische, war bei ihnen zu 55 Prozent seltener erhöht; und der zweite Wert, der diastolische, zu 40 Prozent.
Es geht also nicht nur darum, wie viel Fett jemand hat, sondern auch darum, wo sich das Fett befindet. Wir wissen, dass Fett um die Taille herum gesundheitsschädlich ist, aber von Fett an den Beinen (und an den Hüften – man spricht dann von „Reithosen“) kann man das offenbar nicht sagen. Es schützt nach allen bisherigen Erkenntnissen möglicherweise sogar vor Bluthochdruck.
Die Waist/Hip-Ratio (W/H-Ratio)
Definition: Verhältnis von Taillen- (waist = W) zu Hüftumfang (hip = H).
Die Messungen des Taillenumfangs erfolgen am stehenden Patienten in der Mitte zwischen Rippenbogen und Beckenkamm (ohne Kleider, Massband waagrecht, Haut nicht zusammendrücken, am Ende der Ausatmung). Der Hüftumfang wird in Höhe des Trochanter major (seitlicher Knochenhügel am Oberschenkel) ermittelt.
Wie oben erläutert, sagt die alleinige Messung des Bauchumfanges weniger über mögliche Risiken aus, als die Bestimmung W/H-Ratio! Es ist DAS Mass für das Bauchfett im Verhältnis zur Muskelmasse, welches aussagekräftig für die gefährlichen Stoffwechselvorgänge ist, die dann zur Arterienverkalkung führen.
WHR = Taillenumfang/Hüftumfang – Normwerte:
- Männer: obere Grenze 0,95 (85% der Männer zwischen 0,85 und 1,0).
- Frauen: obere Grenze 0,85 (90% der Frauen zwischen 0,65 und 0,84).
Einteilung der Adipositas gemäss der Fettverteilung anhand der W/H-Ratio
- Abdominale Adipositas = Synonyme = proximale/androide/stammbetonte/viszerale Adipositas = Apfelform
Das Krankheitsrisiko ist bei der der abdominalen Fettsucht sehr viel höher als bei der peripheren. Risikofaktoren für die abdominale Fettablagerung: Zuallererst psychischer Dauerstress (übrigens auch von schuldeinflössenden Diätbemühungen! Stichwort: Kampfgewicht!), Vererbung, Alter, Übergewicht/Adipositas, exzessive über dem Bedarf liegende Energiezufuhr, körperliche Inaktivität, Rauchen, Alkohol, Menopause, Jo-Jo-Dieting (repetitive Gewichtsschwankungen).
- Periphere Adipositas = Synonyme = distale/gynoide/hüftbetonte/gluteofemorale Adipositas = Birnenform.
| abdominale Adipositas | intermediärer Typ | periphere Adipositas | |
| Männer | > 0,95 | 0,8-0,94 | < 0,8 |
| Frauen | > 0,8 | 07-0,79 | < 0,7 |
Der Body Roundness Index (BRI)
Der Body Roundness Index (BRI) bietet eine moderne Methode, um Körperfett zu messen, indem er sich auf die Fettverteilung im Bauch konzentriert. Er gilt als präzisere Alternative zum veralteten Body-Mass-Index (BMI), der seit Jahren die Gesundheit einer Person bewertet. Anders als der BMI bezieht der BRI den Taillenumfang und die Körpergrösse ein, um die Fettverteilung im Körper besser darzustellen.
Wissenschaftler entwickelten den BRI, um die Schwächen des BMI zu überwinden. Sie erkannten, dass der BMI zu simpel ist, da er nur das Gewicht im Verhältnis zur Grösse betrachtet und weder die Körperform noch die Fettspeicherung berücksichtigt. Der BRI legt mehr Wert auf den Taillenumfang, da Bauchfett, auch viszerales Fett genannt, oft besser auf Gesundheitsrisiken wie Herz-Kreislauf-Erkrankungen und Diabetes hinweist.
Der BMI zeigt nicht, wie sich das Gewicht im Körper verteilt. Menschen mit viel Muskelmasse können einen hohen BMI haben und fälschlicherweise als „übergewichtig“ gelten. Umgekehrt kann jemand mit normalem BMI dennoch ungesund viel Bauchfett besitzen, was der BMI nicht misst. Der BRI hingegen fokussiert auf den Taillenumfang und gibt ein klareres Bild des Fetts um die Organe – eine Fettart, die oft ernste Gesundheitsrisiken birgt.
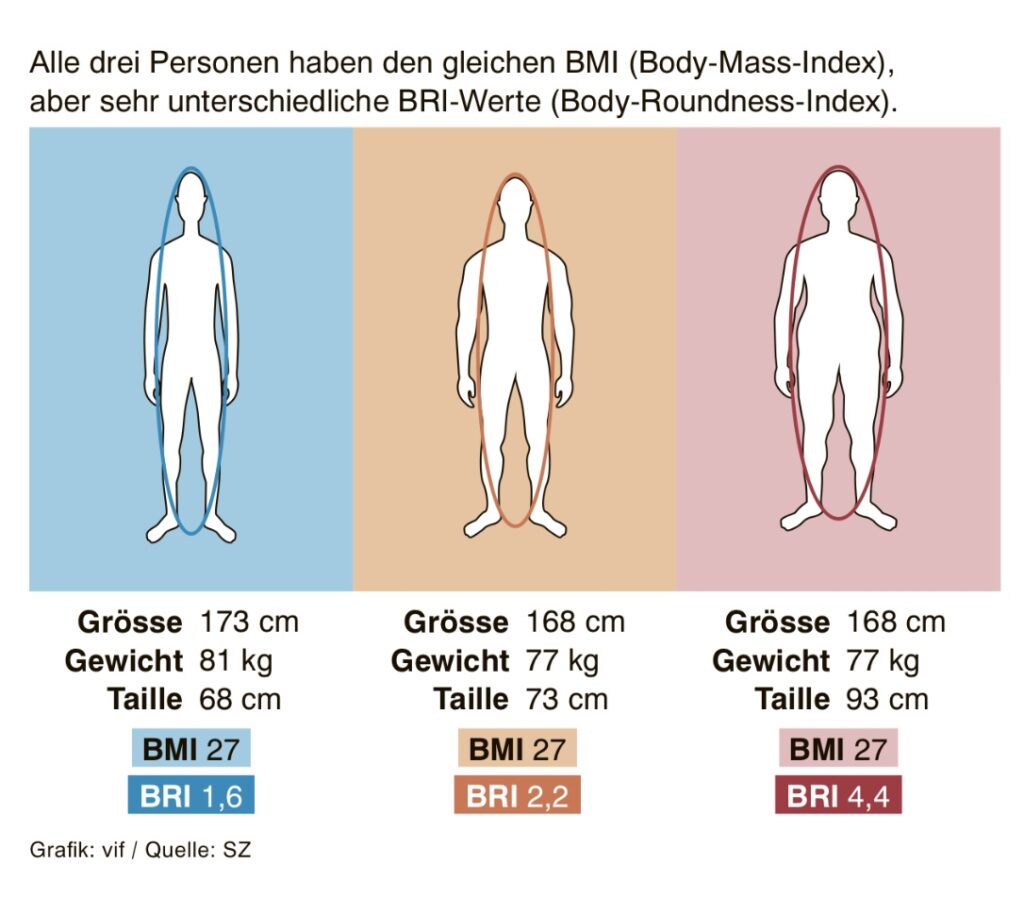
BMI, BRI oder WHR?
Der BMI ist am besten erforscht, die Daten dazu sind am zuverlässigsten. Doch er kann nicht alles vorhersagen.
Grösse, Gewicht, Taillen- oder Hüftumfang dienen als Indikatoren, um Risiken zu erkennen. Die Vorhersagen unterscheiden sich nur um wenige Prozent. Es geht darum, zu klären, wie gefährlich zusätzliche Kilos sind oder ob sie überhaupt eine Bedrohung darstellen. Nicht jedes Übergewicht schadet der Gesundheit; ab dem mittleren Alter scheint leichtes Übergewicht sogar vor Krankheiten zu schützen und die Lebenserwartung zu erhöhen.
Zudem ist die Messung von Gewicht und Körpermassen in der Medizin nicht immer nützlich. Besonders in der Tumorbehandlung ist das Körpergewicht ein fragwürdiger Indikator. Patienten fühlen sich oft besser, wenn sie etwas mehr wiegen und Reserven haben.
Die Unterscheidung zwischen stoffwechselgesunden und -ungesunden Übergewichtigen spiegelt den Wunsch nach genauerer Differenzierung wider. Diese Einschätzung erfordert jedoch mehr als Waage, Zollstock und Massband; Laborwerte wie Blutzucker, Blutfette und Blutdruck spielen eine entscheidende Rolle. Der Begriff „Metabolisches Syndrom“ beschreibt seit Jahren den Symptomenkomplex aus bauchbetontem Übergewicht, erhöhten Blutfetten, Bluthochdruck und gestörter Blutzuckerregulation.
Die Einteilung in Gewichtsklassen sagt wenig über die kardiovaskuläre Fitness aus. Man muss kein Mediziner sein, um zu sehen, dass manche Menschen mit beachtlichem Bauchumfang mühelos stundenlange Bergwanderungen meistern, während schlanke Altersgenossen schon bei wenigen Treppenstufen ausser Atem geraten: das Phänomen der fitten Dicken und schlappen Schlanken. Auch der Body Roundness Index (BRI) unterscheidet nicht eindeutig zwischen fitten und schlappen Dicken.
Fettverteilungsmuster als Risikoindikator
Dementsprechend gilt auch das Fettverteilungsmuster besser als das Ausmass des Übergewichts als wichtigster Risikoindikator. Die abdominale (viszerale) Adipositas (androide oder männliche Fettverteilung = dicker Bauch – Apfelform = „böses“ weisses Fett) birgt ein höheres Herz-Kreislauf-Erkrankungs- und Todesfallrisiko als die gluteo-femorale (periphere) Fettansammlung (gynoider oder weiblicher Typ = dicker Po und Oberschenkel – Birnenform = „gutes“ braunes Fett). Offenbar verfügen die Fettzellen in Abhängigkeit ihrer Lokalisation über eine unterschiedliche Stoffwechselaktivität. Fettzellen im Bauchbereich nehmen Zucker und Fette besonders aktiv auf und metabolisieren gespeicherte Lipide schneller. Nachweisbar ist auch die Durchblutung des viszeralen Fettgewebes höher. Je grösser die Fettdepots am Bauch, desto höher ist der Umsatz an Fettsäuren, die an die Leber anfluten, den Insulinstoffwechsel stören und die Triglyzeridbildung verstärken. Im Vergleich zur gynoiden Form verursacht die androide Adipositas eine schwerere Hypertriglyzeridämie und eine stärkere Absenkung der HDL-Werte, beides Risiken der koronaren Herzkrankheit (siehe dazu auch hier – metabolisches Syndrom).
Gerade bei mässigem Übergewicht muss die Fettverteilung, die nicht mit dem BMI erfasst wird, bei der Beurteilung des Patienten ergänzend mitberücksichtigt werden. Für die tägliche Praxis eignet sich dafür die Bestimmung des Bauchumfangs am besten.Bewegung verbrennt dieses „schlechte“ Fett: Regelmässige sportliche Ausdauerbetätigung reduziert das Gewicht zwar nur minim, dafür kann sie das schlechte, da stoffwechselaktive Bauchfett, das innere Organe umgibt, verbrennen. Zu viel Bauchfett erhöht das Risiko für Diabetes, Herzkreislaufkrankheiten und Krebs. Zur Kontrolle z.B. eines gesundheitlichen Trainingseffekts ist also nicht das Gewicht massgebend, sondern der Bauchumfang (Weiterlesen über Training und Abnehmen >>>).
Bewege ich mich genügend?
>>> einfacher Test hier >>>
Kann man einfach messen, ob meine Fettleibigkeit gutartig oder bösartig ist?
Bin ich mit meinem Übergewicht gefährdet, ein metabolisches Syndrom, resp. einen Diabetes zu entwickeln?
Lassen Sie dazu bei Ihrem Hausarzt einen Glukosetoleranztest (de.wikipedia.org/wiki/OGTT) durchführen. Falls dabei als Ergebnis eine normale Insulinsensitivität herauskommt, können Sie vorerst beruhigt sein (gutartige Adipositas) – aber bei bestehender Insulinresistenz ist Bewegung und Abnehmen lebensnotwendig! (Arch Intern Med 168(15):1609-1616, 2008 – Identification and Characterization of Metabolically Benign Obesity in Humans, Norbert Stefan et al.)
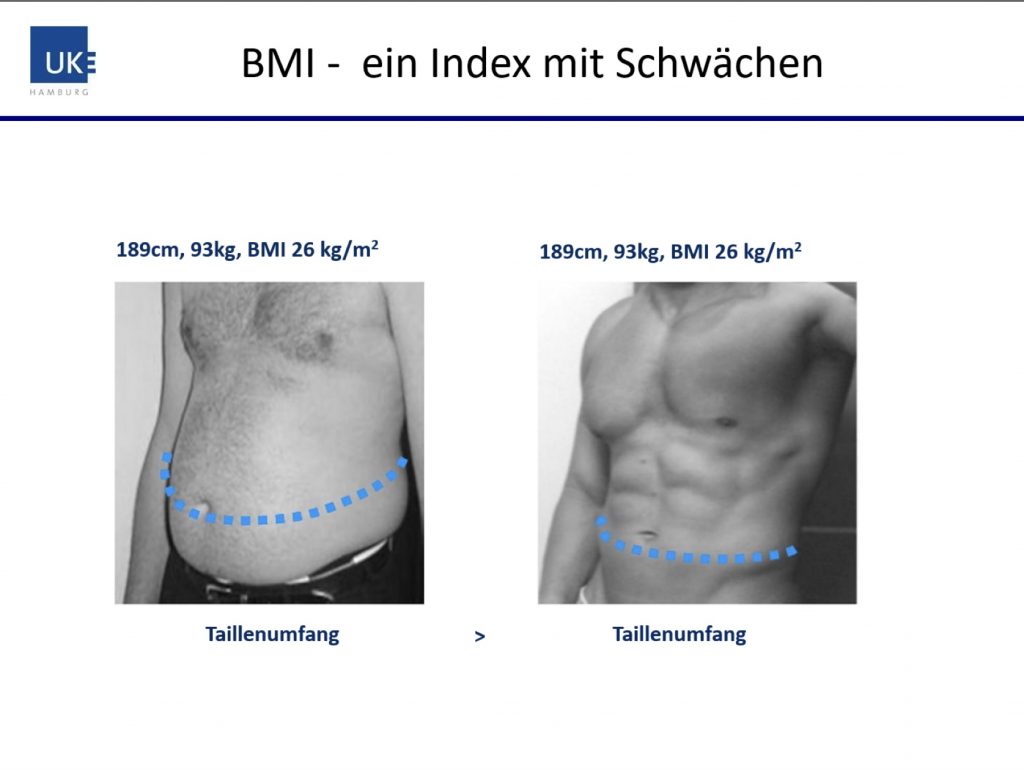
BMI – Body Mass Index
Der BMI berechnet sich so: Körpergewicht in Kilogramm geteilt durch Körpergrösse in Metern im Quadrat (gilt ab dem 16.Lebensjahr)
>>> BMI-Rechner
Mit dem BMI scheiden die Ärzte die Menschen in Normal- und Übergewichtige. Ab 25 gilt man als übergewichtig. Wer einen BMI von über 30 hat, gilt gemäss WHO gar als adipös, zu deutsch: krankhaft fettleibig.
Ein optimaler BMI liegt zwischen 22 und 27. Es ist aber nicht so klar, wo die Grenze zwischen gesundem und ungesundem Körpergewicht liegt.
Und das überrascht, wenn man bedenkt, dass Übergewichtige schon fast wie Aussätzige behandelt werden. Unstrittig in der Praxis ist nur, dass ein BMI zwischen 22 und 27 erfreulich ist und dass bei über 35 und unter 15 die Alarmstufe Rot beginnt. Dazwischen herrscht Verwirrung.
Ein BMI <15 geht mit 2,8fach erhöhter Sterblichkeit einher (dort tummeln sich auch die Raucher*innen). Bei einem BMI >30 steigt das Sterberisiko um das 1,5fache. „…doch in der Mitten liegt holdes Bescheiden.“
(N Engl J Med. 2011;364:719).
Eventuell aber erhöht schon ein bisschen Übergewicht das Risiko für Herz-Kreislauf-Leiden:

Eine leichte Zunahme des BMI ist aber bei zunehmenden Alter normal: 19-24 Jahre: BMI 19-24; 25-34 Jahre: BMI 20-25; 35-44 Jahre: BMI 21-26; 45-64 Jahre: BMI 22-27 und über 65 Jahre: BMI 23-28… vielleicht… (siehe unten).
Wenn die Person gleichzeitig einen hohen Blutdruck, Zucker, Arthrose oder erhöhte Cholesterinwerte hat, empfehle ich, das Gewicht zu reduzieren.
Über einem BMI von 28 empfehle ich auf jeden Fall abzunehmen
Nur… das ist bekanntlich gar nicht so einfach: Weiterlesen >>>
Anders formuliert: Man kann nicht Schwarz-Weiss-Malen und sagen: bis 27 ist jemand gesund, und ab 27 ist jemand krank. Der BMI ist nicht in jedem Fall ein zuverlässiges Mass für die Fettmasse – er ist keine „heilige Kuh“. Wenn jemand fünf bis zehn Kilo Übergewicht hat (oder einene BMI bis 30), sonst aber gesund ist und sich gesund ernährt, nicht raucht und sich regelmässig bewegt, muss er nicht abnehmen.
Vorausgesetzt (wieder) er/sie selbst oder seine Eltern oder Geschwister haben keinen Zucker (Diabetes) oder hohen Blutdruck. Bei Kindern ist das ganze wieder ganz anders und auch noch geschlechts- und altersspezifisch: Perzentilkurve für Knaben + für Mädchen. In letztere Zeit sind mehrere Studien dazu erschienen:
Eine genaue, ausführliche und statistisch ausgezeichnete Analyse von 57 verschiedener Studien mit rund 900’000 Patientendaten zeigt, dass der BMI, sieht man auf die Sterblichkeit, am besten zwischen 22 bis 27 wäre. Darunter ist die Mortalität höher infolge respiratorischer Krankheiten (Luftwegskrankheiten), darüber infolge kardiovaskulärer (Herz-Kreislauf) und neoplastischer (bösartige Tumore) Erkrankungen. Über ursächliche Zusammenhänge kann nur spekuliert werden. Eigenartig ist, dass die schweren Leute weniger rauchen und weniger trinken, aber trotzdem eine erhöhte Sterblichkeit an Leberzirrhose aufweisen. Ab einem BMI von 30 bis 35 ist der Cholesterinspiegel wahrscheinlich irrelevant, also kann man sich hier die Cholesterinsenker sparen. Ein BMI von 30 bis 35 ist mit einer um 2 bis 4 Jahre kürzeren Lebenserwartung assoziert. Die Verkürzung der Lebenserwartung um 8 bis 10 Jahre bei einem BMI von 40 bis 45 ist vergleichbar mit derjenigen durch Rauchen. (Whitlock G, Lewington S, Sherliker P et al.; Prospective Studies Collaboration. Body-mass index and cause-specific mortality in 900’000 adults. Lancet 2009 (28. März); 373: 1083-96)
Übergewicht im hohen Alter ist sogar gut
Bis zum Alter von etwa 85 Lebensjahren hat das Übergewicht einen schädlichen Effekt: Es erhöht die Sterbewahrscheinlichkeit. Danach aber kippt dieser Trend. Bei den Höchstbetagten wirkt das Fett auf den Rippen eher schützend – nicht nur im Vergleich mit Unter-, sondern auch mit Normalgewichtigen. Eine Erklärung könnte sein, dass dicke Alte ein geringeres Risiko für Osteoporose und somit für Knochenbrüche haben. Und Körperfett ist ein Energiespeicher, wenn im hohen Alter der Appetit dramatisch nachlässt. (J Aging Res. 2011;2011:765071. Epub 2011 Sep 28. Is there a reversal in the effect of obesity on mortality in old age? Cohen-Mansfield J, Perach R)
Wohlfühlgewicht?
In unseren Empfehlungen an adipöse Menschen müssen wir wie auch sonst der Evidenz verpflichtet bleiben. Ist die isolierte Adipositas (d.h. ohne sonstige kardiovaskuläre Risikofaktoren) für die Lebenserwartung von Bedeutung? Es hat sich gezeigt, dass hier nur ein minimaler Einfluss besteht; praktisch lohnt sich hier ein grosser Aufwand zur Gewichtsreduktion kaum.
Es kann salopp formuliert werden: Besser ein geringes Übergewicht akzeptieren, und dafür auf „metabolische Fitness“ hinarbeiten (Muskelmasse, Muskelstoffwechsel, Fettstoffwechsel). Anders verhält es sich natürlich bei gleichzeitig vorliegenden weiteren Risikofaktoren (Übergewicht als Spitze des Eisbergs): hier ist der Benefit einer Gewichtsreduktion unbestritten. (Soerensen et al, 2005).
Fitness im Alter ist wichtiger als ein Normalgewicht
Die US-amerikanische Studie (Sui X et al.; JAMA 2007; 298(21):2507-2516) untersucht, wie aerobe Fitness und Gewichstprobleme im Alter zusammenhängen und was den grösseren Effekt auf die Sterblichkeit hat (2600 Personen über 60 Jahre über 12 Jahre lang beobachtet). Die Sterblichkeit stieg mit zunehmendem BMI, Taillenumfang und Körperfett an. Allerdings erwies sich die körperliche Fitness als signifikant besserer Prädiktor der Sterblichkeit als alle Adipositas-Marker. Insofern sollten Senioren ermuntert werden, sich fit zu halten, selbst wenn sie normalgewichtig sind!
In einer Langzeitstudie wurde der Effekt einer mehrjährigen Kalorienrestriktion auf die Entwicklung von Risikofaktoren für eine Arterienverkalkung beim gesunden Menschen untersucht. Die Resultate sind eindrücklich und sensationell: Der BMI sank von 24,5 auf 19,5. Das LDL-Cholesterin sank um 40%. Die Blutdruckwerte von 132/80mm Hg auf 97/59! Die Intima-Media-Dicke (Gefässwanddicke) der Arteria carotis am Hals war 40% geringer als in der Vergleichgruppe! (weitere Resultate und Kommentar >>>).
Übergewicht ist stark verknüpft mit dem Diabetes-2: Bei einem BMI von 29-31 kg/m² ist das Risiko 28mal so hoch wie bei einem BMI <22. Die Prävalenz von bekannten und neuen D2-Fällen liegt unter den Europäern in Manchester bei 20%. In einer prospektiven Studie an rund 85’000 Frauen über 16 Jahre erlaubte die Kontrolle beeinflussbarer Risikofaktoren im Zusammenhang mit Essen, körperlicher Aktivität, Gewicht und Rauchen eine 91proznetige Risikoreduktion – 88% selbst bei familiärer Belastung! In zwei anderen Studien an übergewichtigen Personen brachten Gewichtsreduktion (3-4 kg!) und vermehrte körperliche Aktivität eine Risikoreduktion um 58%!…fast zu gut, um wahr zu sein! (Pinkney J. Prevention and cure of type 2 diabetes. BMJ 2002;325:232-3)
Ein stabiles Körpergewicht senkt das Risiko für das Metabolische Syndrom:
In einer 15jährigen Beobachtungsstudie (Donald M.Lloyd-Jones et al., Circulation 2007;115:1004-1011) mit 2700 Männern und Frauen wurde eindeutig gefunden, dass ein stabiles Körpergewicht (BMI, unabhängig vom Ausgangswert langfristig das Risiko für ein Metabolisches Syndrom senken kann.
Übergewicht und Herzinsuffizienz: Ein Anstieg des BMI um 1 kg/m² steigert das Herzinsuffizienz-Risiko um 5% bei den Männern und 7% bei den Frauen. Obesitas (BMI>30) ist mit einer Verdoppelung des Herzinsuffizienzrisikos assoziert – sei es über die Verbindung mit etablierten Risikofaktoren (Diabetes, Hyperlipidämie, Hypertonie) oder über einen direkt negativen Effekt auf das Myokard. (Eat now, pay later! – Kenchaiah S, et al. Obesity and the risk of heart failure. N Engl J Med 2002;347:305-13)
liberalere Ansicht: Will jemand gleichlang leben wie schlanke Gleichaltrige, muss er nicht auf Claudia-Schiffer-Masse abspecken:
Der amerikanische Präventiv-Mediziner Ramon Durazo-Arvizu von der Universität in Illinois hat nämlich im April 2002 im «American Journal of Epidemiology» ähnliche Resultate bestätigt. Er fand heraus, dass sich innerhalb einer Spannbreite von neun BMI-Punkten die Sterbewahrscheinlichkeit nur geringfügig erhöht. Er hat über 13000 Personen miteinbezogen. «Diese Resultate lassen nicht vermuten, dass der optimale BMI am unteren Ende der Skala liegt,» wie man dies bisher angenommen hat.
Auch eine Studie des Londoner Professors Gerald Shaper im «British Medical Journal» kommt zum Schluss: Personen mit einem BMI zwischen 20 und 27 leben gleichlang. Und: der gesündeste BMI, auch bezogen auf Herz-Krankheiten, Diabetes und Schlaganfall, ist schlicht unbekannt.
Gemäss Professor Gerd Assmann aus Münster sind „Dicke“ auch nicht anfälliger für einen Herzinfarkt: «Wer einen BMI von über 30 hat, aber sonst keine Risikofaktoren für Herzkreislauf-Krankheiten hat (Bluthochdruck, Typ-II-Diabetes, vermehrte Insulinproduktion, Fettstoffwechsel-Störungen), hat kein erhöhtes Risiko für einen Herzinfarkt.» Es sei deshalb aus der Sicht des Herzspezialisten nicht angezeigt, jeden stark Übergewichtigen auf eine strenge Diät zu setzen. Ausschlaggebend sei, wie das Fett im Körper verteilt ist (siehe Waist/Hip-Ratio = WHR). So sei Fett um den Bauch schlimmer als Fett um das Gesäss oder um die Oberschenkel.
Natürlich sagt die Sterblichkeit nichts aus über die Lebensqualität. Die meisten Dicken nehmen nicht nur der Gesundheit zuliebe ab. «Als ich schlanker war, hat das meinem Selbstbewusstsein besser getan!». Als Dicke gilt man als dumm und müsse mehr beweisen.
Was spricht gegen das Abspecken?
Amerikanische Forscher sagen nicht nur: Mässig Dicksein ist in Ordnung. Sie fragen sich nun, ob es überhaupt sinnvoll ist abzunehmen?
Es gibt tatsächlich einige Gründe, die gegen das Abspecken sprechen:
«Wir wissen schlicht nicht, ob eine Person, die zehn Kilo abspeckt, ebenso gesund ist, wie eine Person, die schon immer zehn Kilo leichter war», schreiben die amerikanischen Ärzte Angell und Kassirer. «Einige Studien lassen sogar vermuten, dass Abnehmen das Sterberisiko erhöht.»
Schlank ist im Alter nicht ideal: In der Studie von Wassertheil-Smoller, Fann und Allman (Relation of low body mass to death…. Arch.Intern Med 2000, 28.02.; 160: 494-500) lag der BMI mit dem geringsten Mortalitätsrisiko bei Männern bei 25,8 und bei Frauen sogar bei 29,6! Bei älteren Personen mit einer leichten Adipositas ist deshalb eine Intervention bezüglich Gewicht wahrscheinlich nur dann sinnvoll, wenn relevante Auswirkungen des Übergewichts wie z.B. ein Diabetes, ein hohes Cholesterin oder Rücken- bzw. Hüft- und Kniebeschwerden vorhanden sind.
Wer sich schon einer Diät unterzogen hat, hat wahrscheinlich Bekanntschaft mit dem Jo-Jo-Effekt gemacht: Die verlorenen Pfunde sind schnell wieder da.
Noch schlimmer: Nach einer Abspeck-Kur ist man in der Regel noch dicker als vor der Kur. Der Jo-Jo-Effekt könnte überdies gefährlicher sein als das Übergewicht: Diese Leute haben ein erhöhtes Risiko für Herz-Kreislauf-Krankheiten.
Eine Abspeck-Kur kann jemanden auch seelisch stressen. Man ist während und nach einer Diät immer auch frustriert. So wenig Essen macht müde und nervös. Man hat während einer Diät auch immer zuwenig Antrieb.
Abspeck-Kuren oder Anti-Fett-Pillen verlagern das Problem. Besser wäre, gar nicht erst dick zu werden. Das heisst: Vor allem auch Kindern und Jugendlichen die zwei Grundregeln gegen das Dickwerden einbleuen: Sich regelmässig Bewegen und gesund Essen.
«Auf diese Weise habe ich in acht Monaten 15 Kilo abgenommen,» erzählt eine meiner Patientin. «Ich habe Wurstwaren, fettes Fleisch und Süssigkeiten gemieden – bin deshalb aber nicht Vegetarierin geworden. Ich habe auch nicht gross auf Light-Produkte umgestellt. Poulet, Fisch und Trutenfleisch esse ich trotzdem noch. Mindestens drei bis fünf Früchte am Tag, Teigwaren, Brot und Kartoffeln. Aber ohne Sosse».
Als Übergewichtige sei sie in einem Teufelskreis gefangen: Wer zu schwer ist, bewegt sich weniger; und wer sich weniger bewegt, isst mehr. «Ich bewege mich jetzt auch mehr. Das muss nicht extrem sein, und ich muss nicht ins Fitness-Studio. Ich fahre täglich mit dem Velo zur Arbeit. Im Sommer schwimme ich regelmässig meinen Kilometer. Und einmal pro Woche gehe ich ins Step-Aerobic. Und ich gehe regelmässig Spazieren – also schon so, dass ich richtig ausziehen muss.»
Präventiv-Mediziner bestätigen schon lange: Es bringt mehr, sich auf tiefem Niveau regelmässig zu bewegen, als einmal pro Woche lange, dafür intensiv. Das gilt vor allem für Pultknechte im Büro.
Unsere Gesellschaft und „Fettsein“
Und zum Schluss noch eine gesellschaftliche Sicht auf das „Fettsein“. Oder, da Sie vermutlich gerade über diesen Ausdruck, der eine der schlimmsten Beleidigungen darstellt, gestolpert sind: Übergewicht, beziehungsweise das Nichterfüllen von Body-Mass-Index-Vorgaben, ist schambesetzt und belastend. Weshalb ist das so? Medizinische Erklärungen allein liefern darauf keine befriedigende Antwort.
Vielleicht schon eher politische: Wie Dickenfeindlichkeit und Rassismus zusammengehören.
Sicherlich: Übergewicht ist schädlich und verkürzt potenziell die Lebenserwartung. Doch wie sich eine Gesellschaft zu Völlerei und Essverhalten stellt, geht über das Gesundheitliche hinaus: Der dicke Körper ist auch ein Ort des Widerstands, der Selbstbestimmtheit, der ungehemmten Lust. Was verlieren wir beim panischen Bemühen, den eigenen Leib zu trimmen? Der Philosoph Daniel Strassberg entwirft in seiner Republik-Kolumne eine knappe Kulturgeschichte der Dickleibigkeit. Historisch waren die Dicken die Helden der Satire, des befreienden Lachens, des Karnevals. Sie waren die Agenten eines antireligiösen Widerstands, der Diesseitsbejahung, der antiautoritären Subversion. Schon immer war Dicksein hochpolitisch.
Veröffentlicht am 17. Juni 2017 von Dr. med. Thomas Walser
Letzte Aktualisierung:
20. Oktober 2024
